⚡ En Bref — L’essentiel en 30 secondes
- La stéatose hépatique (foie gras) touche 25 à 30 % des adultes en France — la majorité sans le savoir.
- Elle peut être causée par l’alcool ou par l’alimentation et la sédentarité (NAFLD), indépendamment de l’alcool.
- Les premiers signes : fatigue inexpliquée, lourdeur sous les côtes droites, ventre gonflé et dur.
- Elle est réversible aux stades précoces — mais peut évoluer vers la cirrhose si ignorée.
Le foie est l’organe le plus silencieux du corps humain. Il peut souffrir pendant des années sans déclencher de douleur significative — jusqu’au jour où l’inflammation chronique bascule vers quelque chose d’irréversible. La stéatose hépatique, communément appelée « foie gras », est aujourd’hui considérée par les hépatologues comme une épidémie silencieuse masculine directement liée à la consommation régulière d’alcool, à l’excès de graisse viscérale et à l’alimentation ultra-transformée.
Si vous êtes un homme de 40 ans avec du ventre, une consommation régulière d’alcool (même modérée), et une fatigue chronique que vous attribuez « au boulot » ou « à l’âge » — ce qui suit vous concerne directement.
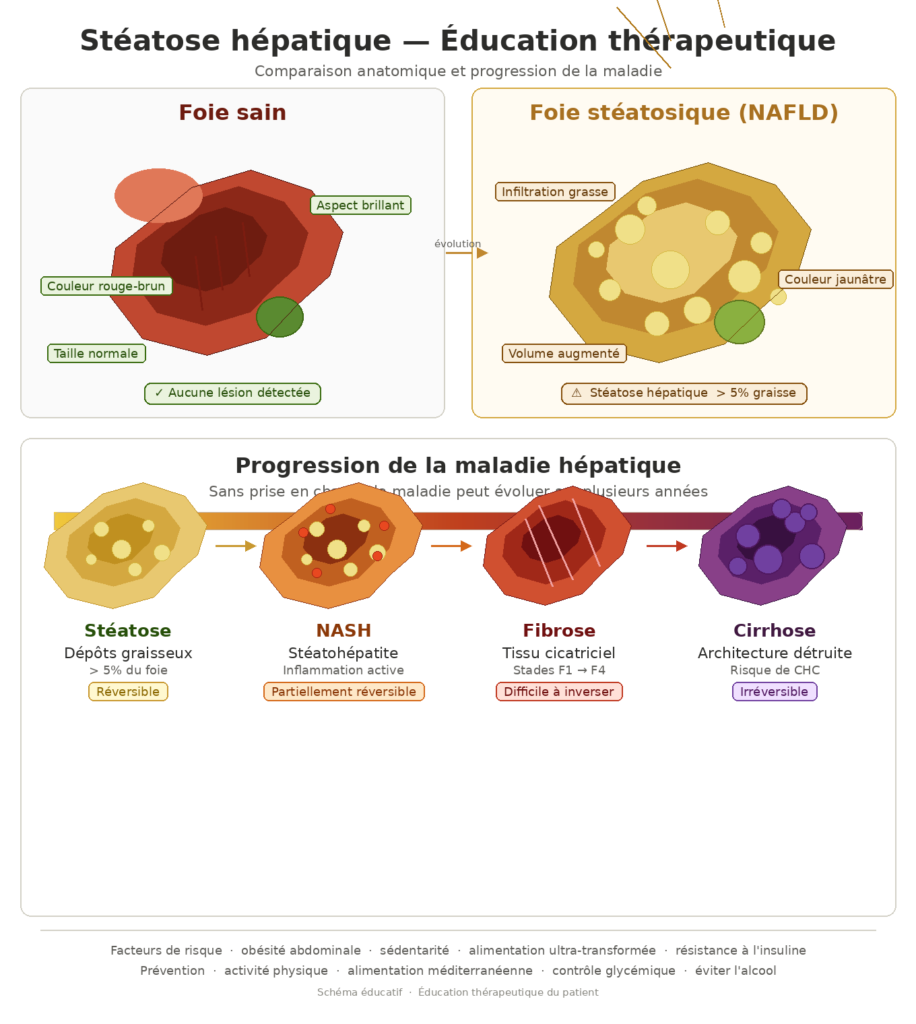
Qu’est-ce que la stéatose hépatique ? (Et pourquoi elle touche les hommes de 40+)
La stéatose hépatique est l’accumulation anormale de lipides (triglycérides) dans les cellules hépatiques (hépatocytes). Normalement, le foie traite les graisses alimentaires et les redistribue. Mais quand le flux de graisses dépasse sa capacité de traitement — que ce soit à cause de l’alcool, d’un excès calorique chronique, ou des deux — le foie commence à stocker ces graisses dans ses propres cellules.
Les deux formes principales :
AFLD (Alcoholic Fatty Liver Disease) — Stéatose alcoolique :
Directement causée par la consommation régulière d’alcool. L’alcool est métabolisé par le foie en acétaldéhyde (un composé toxique), qui perturbe le métabolisme lipidique hépatique et entraîne l’accumulation de graisses. Elle peut apparaître chez des consommateurs « modérés » (15-20 unités/semaine) et est souvent réversible à l’arrêt ou la réduction significative de l’alcool.
NAFLD/NASH (Non-Alcoholic Fatty Liver Disease) — Stéatose non alcoolique :
Causée par l’excès de graisse viscérale, la résistance à l’insuline et l’alimentation ultra-transformée — sans alcool ou très peu. Elle est aujourd’hui la forme la plus répandue : touche 25 à 30 % des adultes dans les pays industrialisés selon Mayo Clinic. Quand la stéatose non alcoolique s’accompagne d’inflammation active, elle prend le nom de NASH (Non-Alcoholic SteatoHepatitis) — un stade plus avancé et potentiellement évolutif vers la fibrose.
Les symptômes à ne pas ignorer
Symptômes de stéatose précoce (stade 1-2) :
La grande majorité des stéatoses précoces sont asymptomatiques — c’est précisément ce qui les rend dangereuses. Mais voici les signes discrets qui méritent attention :
| Symptôme | Description |
|---|---|
| Fatigue chronique inexpliquée | Épuisement persistant même après une nuit de sommeil correcte |
| Lourdeur sous les côtes droites | Sensation de pesanteur ou de pression sous le rebord costal droit (là où se trouve le foie) |
| Ballonnements abdominaux chroniques | Ventre gonflé, souvent plus dur que mou |
| Inconfort digestif post-repas | Digestion lente, lourdeur persistante après les repas copieux ou alcoolisés |
| Légère nausée matinale | Particulièrement après une soirée alcoolisée |
Ces symptômes isolément peuvent avoir de nombreuses causes. C’est leur association avec un mode de vie à risque (alcool régulier + surpoids abdominal + alimentation riche) qui doit vous alerter.
Symptômes de stade avancé (NASH, fibrose) :
Si la stéatose n’est pas prise en charge et évolue vers une inflammation chronique (NASH) puis vers la fibrose hépatique, des symptômes plus marqués peuvent apparaître :
- Jaunisse (ictère) : teinte jaune de la peau et du blanc des yeux
- Ascite : accumulation de liquide dans le ventre (ventre très gonflé, dur, douloureux)
- Varicosités cutanées : petits vaisseaux sanguins visibles sous la peau (angiomes stellaires)
- Prurit (démangeaisons) sans cause cutanée identifiée
- Confusion ou somnolence (encéphalopathie hépatique dans les cas graves)
Ces symptômes avancés indiquent une atteinte hépatique sérieuse nécessitant une prise en charge médicale urgente.
Les marqueurs biologiques à surveiller
Votre foie parle dans les prises de sang avant de parler dans les symptômes. Les marqueurs à surveiller :
| Marqueur | Valeurs normales | Alerte stéatose |
|---|---|---|
| ALAT (transaminases) | < 40 UI/L | > 40 → inflammation hépatique |
| ASAT | < 40 UI/L | > 40 → atteinte cellulaire |
| GGT (Gamma GT) | < 55 UI/L | > 55 → alcool ou foie gras |
| Triglycérides | < 1,50 g/L | > 1,50 → surcharge lipidique hépatique |
| Glycémie à jeun | < 1,00 g/L | > 1,00 → résistance insulinique |
Si vous n’avez pas fait de bilan hépatique depuis plus d’un an et que vous présentez 2 ou 3 facteurs de risque (alcool régulier + ventre > 94 cm + fatigue), demandez ce bilan à votre prochain rendez-vous médical. C’est une prise de sang simple et un investissement de quelques euros qui peut changer le cours de votre santé hépatique.
Selon Healthline, la détection précoce de la NAFLD par bilan biologique permet d’intervenir avant l’apparition de lésions irréversibles dans 90 % des cas.
La stéatose est-elle réversible ?
Oui — aux stades précoces, la stéatose hépatique est entièrement réversible. Le foie est l’un des rares organes adultes capables de se régénérer significativement lorsque les causes de surcharge sont supprimées.
Les interventions qui permettent la réversibilité :
- Réduction ou arrêt de l’alcool : c’est l’intervention la plus efficace et la plus rapide. Des études montrent une régression significative de la stéatose alcoolique en 4 à 6 semaines d’abstinence.
- Perte de 7 à 10 % du poids corporel : documentée comme suffisante pour réduire significativement la teneur en graisse hépatique (mesurée par IRM).
- Réduction des glucides simples et fructose : le fructose est métabolisé presque exclusivement par le foie et est un promoteur majeur de la stéatose non alcoolique.
- Activité physique régulière : l’exercice aérobie réduit directement la teneur lipidique hépatique, indépendamment de la perte de poids.
Selon Mayo Clinic, il n’existe actuellement aucun médicament approuvé pour traiter la NAFLD/NASH — les seules interventions efficaces sont les modifications du mode de vie.
Pour comprendre l’impact de l’alcool sur la graisse abdominale et le foie → Faut-il arrêter totalement l’alcool pour perdre son ventre ?
Pour le bilan métabolique complet à faire → Syndrome métabolique : quand le ventre de bière devient une urgence médicale
Conclusion : Votre foie vous envoie des signaux — apprenez à les lire
La fatigue que vous attribuez au travail, la lourdeur abdominale que vous mettez sur le compte du « repas copieux », le ventre dur que vous ignorez depuis des mois : ces signaux méritent peut-être plus qu’un haussement d’épaules. Un bilan hépatique simple peut faire la différence entre une stéatose réversible et une fibrose irréversible.
Pour le plan de transformation complet → Le Guide Définitif pour Perdre son Ventre de Bière Après 40 Ans
🚀 Votre foie peut se régénérer — commencez dès aujourd’hui
Notre programme Santé Actu Store intègre un protocole spécifique de soutien hépatique : réduction progressive de l’alcool, plan nutritionnel anti-stéatose, et suivi hebdomadaire de votre énergie et de votre digestion.
👇 Lancez votre Programme de Régénération Hépatique sur www.santeactustore.com
📚 Sources :
© santéactu.com 2025. Tous droits réservés.



